
Introdução
A balanite se caracteriza pela inflamação da glande. Quando acomete o prepúcio simultaneamente ( maioria dos casos) o quadro denomina-se balanopostite (BP). Cerca de 11% dos atendimentos em clinicas especializadas são decorrentes de BP1. A etiologia é dividida essencialmente em 3 categorias: infecciosas; inflamatórias e pré neoplásicas.
A tabela abaixo resume as principais etiologias das BP.
| Infecciosas | Inflamatórias | Pré Neoplásicas |
| Candida albicans | Liquen plano | Eritroplasia de Queyrat |
| Streptococcus | Liquen escleroatrofico | Doença de Bowen |
| Staphylococcus | Balanite de Zoon | Papulose bowenóide |
| Anaerobios | Dermatite atópica | |
| HPV | Eczema | |
| Treponema paliddum | Psoriase | |
| Mycoplasma;Trichomonas |
Tabela 01 – Etiologia das balanopostites
Sem dúvida alguma a causa infecciosa é a mais frequente em nosso meio e destas, a infecçãoo fúngica é a mais prevalente representando até 35% dos casos2. Neste capítulo abordaremos as balanopostites infecciosas apenas, pelo fato de representarem a maior parte da prática clinica do urologista.
Modo de transmissão e fatores de risco
A principal via de transmissão das BP é o contato sexual. No entanto, Alsterholm et al.3 analisaram a colonização peniana de 26 pacientes controles e encontraram a presença de Candida albicans em 7.7% e de Phitospooros ( forma fúngica precoce) em 23%. Desta maneira, a descompesação diabética, uso de imunossupressores ( ex: corticoides) ou uso prévio de antibióticos para processo infeccioso em outra localidade pode levar a queda de imunidade e aparecimento da BP.
Homens não circuncisados constituem o principal fator de risco para desenvolvimento das BP devido a maior dificuldade para higiene local, efeito local do smegma e de condições propicias para o desenvolvimento do processo inflamatório, como calor e umidade4. No entanto, homens circuncisados também podem desenvolver balanopostite. Segundo estudo de Lisboa et al2, Diabetes mellitus é a principal comorbidade associada as BP e esteve presente em 76% dos casos confirmados microbiologicamente. Destes 10% corresponderam a manifestação inicial da doença. Outros fatores de risco são: obesidade, idade acima de 40 anos e promiscuidade. A tabela abaixo resume os principais fatores de risco associados.
| Fatores de risco |
| Ausência de circuncisão |
| Diabete Mellitus |
| Idade maior 40 anos |
| Obesidade |
| Imunossupressão |
| Uso prévio de ATB |
| Promiscuidade |
Diagnóstico
A queixa principal se baseia no trinômio: prurido, eritema e ardor na região da glande. Disúria distal e sintomas sistêmicos como febre baixa e mal estar não são comuns, mas podem estarem presentes. Outros sintomas urinários e uretrorragia geralmente não estão associados. Na anamnese deve ser investigada ainda a duração dos sintomas, tratamentos locais e sistêmicos eventualmente já utilizados, vida sexual, hábitos de higiene local, comorbidades, medicamentos em uso e se este é primeiro episódio ou não.
Uma boa maneira de direcionar o exame físico é separar as alterações em agudas e crônicas e classifica-las quanto a intensidade do quadro em: leve, moderadas e intensas. As alterações agudas clássicas consistem em eritema generalizado da glande e prepúcio associada a uma descamação da região que confere um aspecto ao pênis denominado “toilet paper” (figura 1). Nos casos mais intensos exsudato esbranquiçado e fissuras no prepúcio estão presentes ( figura 2). Sinais de alterações crônicas consistem em processo inflamatório crônico em glande e prepúcio com presença de fimose em graus avançados, podendo ocorrer até estenose do meato uretral (figura 03).
A maioria dos estudos demonstram que na prática clinica o diagnóstico de BP é feita apenas pelo quadro clínico5. A coleta de material para realização de micológico direto, cultura fúngica e bacteriana é extremamente controversa. Se por uma lado, as manifestações clinicas são variadas e não se correlacionam com o agente etiológico especifico, por outro lado os exames para pesquisa fúngica apresentam falso-negativos de até 36%2, mesmo com condições de coleta em níveis ideais. Além disso, alguns autores advogam que o crescimento bacteriano não seria um fator a ser considerado uma vez que há presença de bactérias na flora normal da glande6. Na opinião deste autor não se deve postergar o tratamento e este deve ser feito baseado apenas no quadro clínico do paciente. No entanto, se for possível deve-se colher material para pesquisa fungica e bacteriana que pode vir a ser útil em casos de persistência após tratamento inicial. Exames complementares como hemograma, glicemia de jejum, Hb glicada, urina tipo I e sorologia para DSTs devem ser sempre solicitados para exclusão de quadros de imunossupressão, diabetes mellitus e doenças sexualmente transmissíveis associadas.
Tratamento
Não existe consenso quanto a terapêutica das BP infecciosas. Orientações gerais como manter a região seca, sem limpeza excessiva (evitar trauma mecânico) e não usar sabonetes e anti-sépticos são recomendadas como forma de não perpetuação do processo inflamatório local. O tratamento antifúngico especifico pode ser realizado de forma tópica, via oral ou terapia combinada. Geralmente utiliza-se como opção via oral o Fluconazol 150 mg em dose única, com tratamento concomitante da parceira. O emprego de 1 dose de 150 mg 1x semana de 3 a 4 semanas é realizado de forma empírica em casos refratários. Outros antifúngicos como Itraconazol e Clotrimazol também podem ser utilizados e em geral se reservam aos casos refratários. O tratamento via oral exclusivo é utilizado por apenas 5% dos médicos2. O tratamento tópico é realizado por 35% dos médicos atendentes e deve ser realizado por 10-14 dias com aplicação de 12/12 hrs. Os antifúngicos locais mais utilizados são: Cetoconazol e Clotrimazol. O uso concomitante de corticoides locais pode ser utilizados com o intuito de diminuição do processo inflamatório, no entanto deve-se ter cautela, pois a diminuição da imunidade local pode levar ao aparecimento de doenças subclínicas nåo diagnosticadas, como por exemplo HPV. O tratamento tópico exclusivo é reservados para aqueles pacientes com quadro clinico leve, sem comorbidades associadas e que apresentam a infecção pela primeira vez. Pacientes com quadros clínicos de moderados a intenso, portadores de diabetes mellitus ou com história de recorrência devem ser tratados com a terapia combinada. Sem dúvida o tratamento combinado é o mais utilizado pela maioria dos médico (60%). O uso de permanganato de potássio e água oxigenada não tem respaldo cientifico, mas é utilizado por alguns médicos na prática clinica. Recentemente Gonzalvo7 et al publicaram um estudo randomizado prospectivo com 50 pacientes portadores de BP, no qual 20 pacientes foram submetidos a tratamento com solução salina e 30 pacientes foram tratados com uma solução denominada de “ água de 3 sulfatos” ( sulfato de zinco, cobre e potássio de alumínio). Após o término do tratamento os dois grupos foram comparados com relação a melhora clínica de exudado, eritema, edema e prurido. Houve diferença estatística para o grupo da água 3 sulfatos apenas com relação ao exudato, no restante dos parâmetros não houve diferença entre os grupos.
A recorrência ocorre em 13% dos casos, principalmente em pacientes diabéticos. Além do desconforto que traz ao paciente, BP de repetição podem levar a alterações penianas crônicas e irreverssíveis. Desta forma, pacientes com mais de 2-3 episódios de BP infecciosa e com exclusão de outras etiologias devem ser submetidos a postectomia. O tratamento cirúrgico leva a resolução do quadro em quase 100% dos casos, pois retira o prepúcio doente que perpetua o processo inflamatório/infeccioso. Outra indicação de postectomia é a presença de alterações penianas crônicas, como por exemplo fimoses severas que impeçam exposição da glande.
Na persistência do quadro clinico após tratamento adequado é mandatório a coleta de material (quando disponível) de secreção glandar para exame micológico e bacteriológico. Bactérias anaeróbias e menos frequentes como Chlamydia tracomatis, Trichomonas vaginalis e Gardnerella vaginalis devem ser pesquisadas. Outras causas de persistência do quadro clinico são: HPV de apresentação atípica que deve ser pesquisada com exames moleculares e sifilis (balanopostite de Follman) que ode ser confirmada através dos exames sorológicos. O mais importante na persistência do quadro clinico e na dúvida diagnostica é a de sempre realizar a biópsia para excluir uma eventual lesão pré maligna. A figura 04 sugere um algoritmo para abordagem das balanopostites infecciosas.
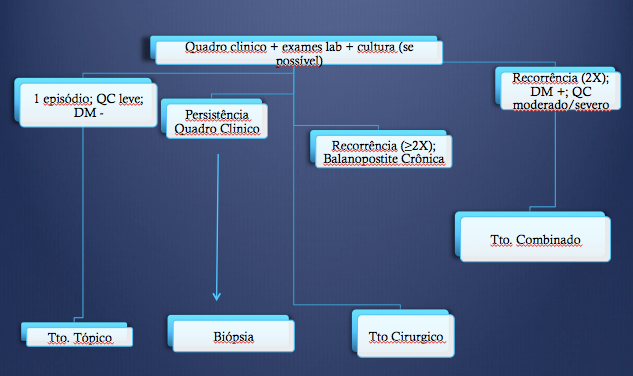
Figura 04 – Algoritmo para tratamento das balanopostites infecciosas
Bibliografia
1- Edwards S. Balanitis and balanoposthitis: a review. Genitourin Med 1996; 72: 155–159.
2- Lisboa et al. International Journal of Dermatology 2009, 48, 121–124
3- Alsterholm M et al. Frequency of bacteria, candida and malassezia species in balanoposthitis. Acta Derm Venereol 2008, 88:331-336.
4- JohnsonRA.Diseasesanddisordersofthemalegenitalia.In: Fitzpatrick TB, Eisen AZ, Wolff K, et al., eds. Dermatology in General Medicine, 5th edn. New York: McGraw-Hill, 2003: 1092.
5- Dockerty WG, Sonnex C. Candidal balano-posthitis: a study of diagnostic methods. Genitourin Med 1995; 71: 407–409.
6- Clinical Effectiveness Group. National Guideline for the management of balanitis. Sex Transm Infect 1999; 75(Suppl. 1): S85–S88.
7- Gonzalvo et al. Estudio clínico de la eficacia del «agua de 3 sulfatos» en la balanitis y la balanopostitis. Actas Urológicas Espanolas 2014; 677: 1-4
